Ghép tế bào gốc là phương pháp hiện đang được ứng dụng một phần trong điều trị nhiều bệnh, chăm sóc sắc đẹp và đẩy mạnh nghiên cứu. Vậy, phương pháp này cụ thể là gì, thực hiện có nguy hiểm không, đem lại hiệu quả như thế nào?
1. Ghép tế bào gốc là gì?
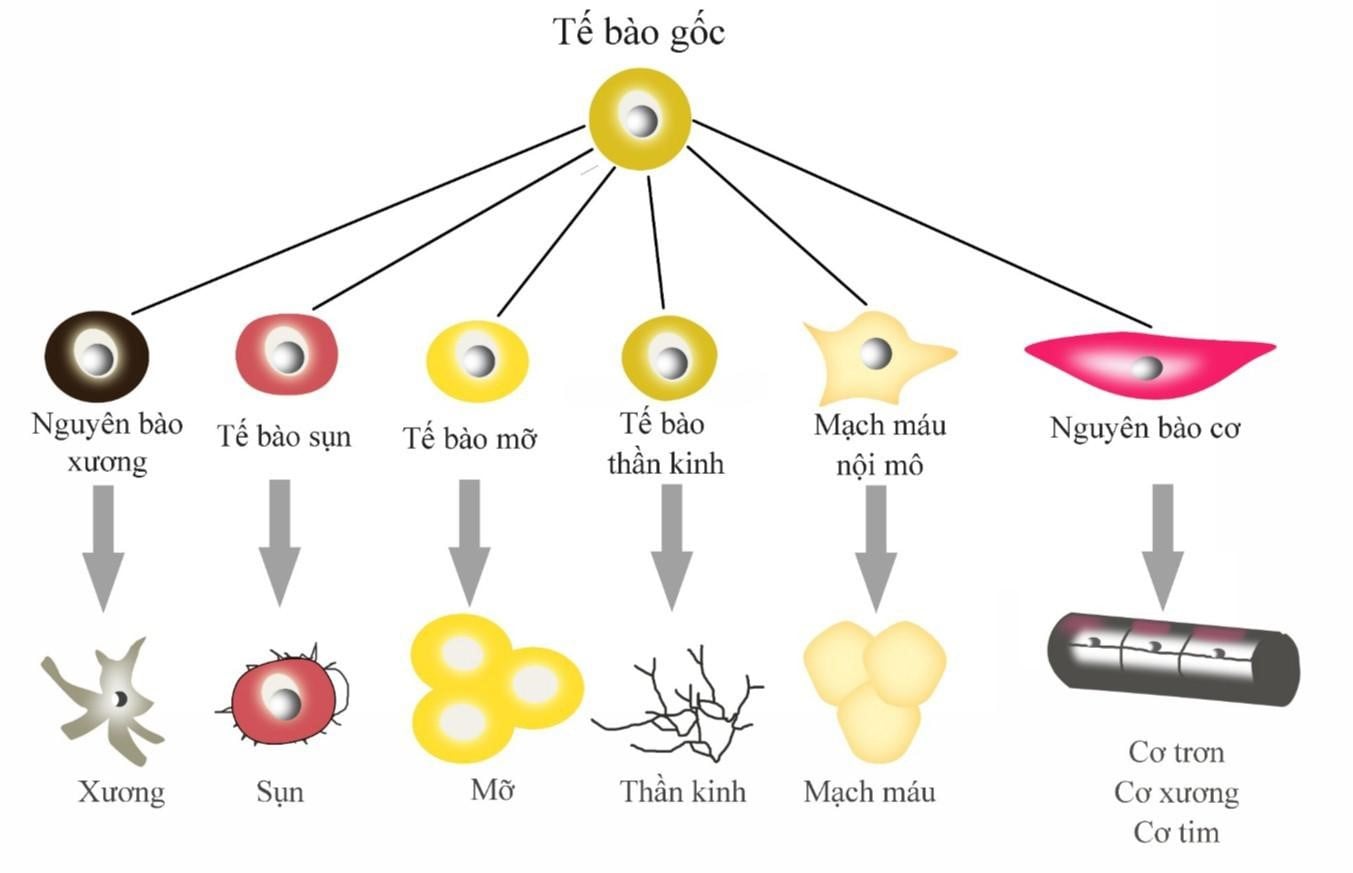
Theo một cách dễ hiểu, chúng ta có thể coi tế bào gốc như một nguyên liệu nuôi sống mà từ đó có các loại tế bào với nhiều chức năng khác nhau được tạo ra. Trong điều kiện lý tưởng, một tế bào gốc có thể sản sinh và phát triển thêm nhiều tế bào con cháu khác. Các tế bào này hoặc tự cấu tạo trở thành tế bào gốc hoặc trở thành một tế bào mang chức năng như tế bào não, tế bào gan, tế bào cơ tim…
1.1. Tế bào gốc phôi thai
Tế bào gốc phôi thai là loại tế bào non trẻ, lấy từ phôi blastocyst từ 3-5 ngày tuổi, lúc này phôi có khoảng 150 tế bào. Mỗi tế bào gọi là tế bào gốc phôi thai. Loại tế bào này có đặc tính linh hoạt, chúng có thể sản sinh ra nhiều hơn một tế bào gốc hoặc trở thành một loại tế bào mang chức năng của cơ thể. Ngoài ra, nhờ đặc tính linh hoạt, tế bào gốc phôi thai cho phép có thể tái tạo, chữa lành các cơ quan cơ thể bị tổn thương.

Tế bào gốc phôi thai là loại tế bào non trẻ có tính linh hoạt cao. (Nguồn: biomedia.vn)
1.2. Tế bào gốc trưởng thành
Tế bào gốc trưởng thành có mặt số lượng ít ở hầu hết những tổ chức cấu tạo của cơ thể, như ở mô mỡ, xương tủy,… Nếu so sánh với tế bào gốc phôi thai thì tế bào gốc trưởng thành ít linh hoạt hơn.
1.3. Tế bào gốc biến đổi từ tế bào trưởng thành
Tế bào gốc biến đổi từ tế bào trưởng thành được tạo ra nhờ sự phát triển các kỹ thuật mới, tiên tiến và hiện đại, các loại tế bào này có tính linh hoạt tương đương với tế bào gốc phôi thai, có khả năng thích ứng với cơ thể. Tuy nhiên, vẫn chưa có nghiên cứu nào có thể chỉ ra các tác dụng phụ của chúng đến cơ thể con người.
Tế bào gốc biến đổi từ tế bào trưởng thành được phát triển bằng cách lấy mẫu tế bào của tổ chức cấu tạo trên cơ thể và thực hiện tái tạo gen. Nghiên cứu cho thấy, các tế bào này có thể trở thành các tế bào cơ tim mang đầy đủ các chức năng. Thí nghiệm trên cơ thể động vật bị suy tim cho thấy sau khi ghép tế bào tim mới thì thấy các chức năng tim của chúng được cải thiện, kéo dài thời gian sống của chúng.
1.4. Tế bào gốc chu sinh
Không chỉ có mặt ở tế bào gốc cuống rốn, các nhà khoa học đã khám phá ra loại tế bào này còn có mặt ở cả ở trong nước ối. Nó có khả năng chuyển hóa và phát triển thành tế bào chuyên biệt.
Tế bào gốc chủ đề ngày càng được nhiều người chú ý (Nguồn: media.npr.org)
2. Ứng dụng của tế bào gốc
Một số ứng dụng của tế bào gốc trong y học bao gồm:
- Thay thế và chữa lành tủy xương bị hỏng hoặc bị bệnh;
- Điều trị ung thư máu;
- Các khiếm khuyết di truyền chính xác (tự ghép/dị ghép)
- Tiềm năng cho phương pháp y học tế bào và tái tạo.

Tế bào gốc có nhiều ứng dụng trong y học (nguồn: leafscience.org)
3. Ghép tế bào gốc có nguy hiểm không?
Ghép tế bào gốc là một phương pháp điều trị tiên tiến, đem lại hiệu quả cao, tuy nhiên không phải 100% tất cả các ca ghép đều đem lại thành công. Theo thống kê các ca ghép tế bào trong phạm vi là trên toàn thế giới thì tỷ lệ các ca thành công điều trị các căn bệnh ác tính chiếm từ 40-60% và tỷ lệ các ca thành công điều trị các căn bệnh lành tính chiếm từ 70-80%. Còn lại số ca không thành công, chủ yếu phụ thuộc vào các yếu tố như:
3.1. Biến chứng có thể có khi ghép tế bào gốc
Thông thường, trước khi bệnh nhân tiến hành thực hiện ghép tế bào gốc đều phải qua tia xạ hoặc điều trị hóa chất, nhằm lọc bỏ các tế bào máu cũ trước khi cấy tế bào máu mới vào. Tuy nhiên, trong thời gian mọc ghép, bệnh nhân bị suy tủy xương, điều này làm ngăn cản các dòng bạch cầu, hồng cầu, tiểu cầu làm khiến cơ thể người bệnh bị thiếu máu hay nhiễm trùng máu hoặc xuất huyết.
Bên cạnh đó, một số trường hợp người bệnh còn bị chịu ảnh hưởng từ các hóa chất như suy gan, suy thận, viêm niêm mạc,.. Các biến chứng này đều rất nguy hiểm, gây nguy cơ tử vong cao cho người bệnh.
3.2. Không mọc ghép
Một số nguyên nhân như tế bào ghép có liều lượng không đủ, HLA không hòa hợp, bất đồng nhóm máu,… đều là nguyên nhân khiến các tế bào ghép không thể mọc.
3.3. Biến chứng có thể có sau khi ghép
Biến chứng có thể có sau khi ghép thường gặp ở các ca ghép đồng loại (người cho và người nhận là một), trong trường hợp này các mảnh ghép thường mọc quá tốt, quá mạnh gây ra hiện ứng miễn dịch được gọi với cái tên- bệnh ghép chống chủ. Lúc này, tế bào mảnh ghép vào tấn công những cơ quan của cơ thể người nhận như: gan, da, phổi,…. Nếu những biến chứng này ở mức độ nặng và khó khăn trong việc kiểm soát còn có nguy cơ gây tử vong cho người bệnh.
3.4. Tái phát hoặc thải ghép
Tái phát hoặc thải ghép là hiện tượng mảnh ghép đã mọc trong cơ thể ổn định, nhưng do một số nguyên nhân như tồn dư tế bào ác tính, sự kém hòa hợp trên phương diện hệ miễn dịch,… có thể làm bệnh cũ phát lại hoặc thải mảnh ghép ra ngoài cơ thể.

Những biến chứng có thể xảy ra trong và sau khi ghép (Nguồn: laodong.vn)
4. Quá trình cấy ghép tế bào gốc
4.1. Chuẩn bị trước khi ghép tủy
Lựa chọn người hiến/cho phù hợp: Khác biệt giữa kháng nguyên HLA giữa hai cơ thể cho và nhận càng ít thì khả năng cấy ghép tế bào thành công càng cao. Do vậy, muốn mảnh ghép phù hợp và sống lâu thì nên lựa chọn người phù hợp với cơ thể, đồng thời lựa chọn nguồn từ các ngân hàng lưu trữ tế bào gốc chuẩn quốc tế ở Việt Nam để thực hiện.
Điều trị trước khi tiến hành ghép: Tùy vào từng trường hợp ca ghép, đối tượng ghép mà bác sĩ sẽ chỉ định phương pháp điều trị phù hợp, các phương pháp điều trị trước khi ghép tủy bao gồm: Diệt tủy (dùng hóa chất), Không diệt tủy (ức chế một phần tủy và hệ miễn dịch), Trị xạ.
4.2. Chọn nguồn lấy tế bào
Tế bào gốc có nguồn lấy từ tủy tự thân: Các tế bào gốc này sẽ được lấy từ chính tủy của xương người bệnh.
Tế bào gốc có nguồn lấy từ máu ngoại vi: Bằng cách tập hợp các tế bào gốc cùng một điểm, sau đó tách chiết chúng bằng máy tách tế bào. Nguồn tế bào này là nguồn lấy tế bào gốc chất lượng nhất đối với những trường hợp bệnh nhân đã trải qua xạ trị vùng xương chậu, hoặc tế bào tủy xương không thể nuôi cấy.
Tế bào gốc có nguồn lấy từ tủy dị thân: Trong trường hợp này, tế bào sẽ được lấy trực tiếp từ tủy của người hiến khỏe mạnh. Tế bào này có ưu điểm đó là hoàn toàn lành bệnh, có khả năng tiêu diệt các tế bào ung thư đang phát triển. Tuy nhiên, sự không hòa hợp tế bào ghép với cơ thể người được ghép có thể dẫn đến biến chứng nguy hiểm như tử vong.
4.3. Nguồn gốc tế bào ghép tủy
Từ tủy xương: Đa phần tế bào ghép tủy sẽ được lấy ở vùng xương chậu. Quy trình lấy khá an toàn, biến chứng không quá nguy hiểm. Theo kết quả của một vài nghiên cứu thống kê được cho thấy thời gian cần thiết để người hiến tủy xương bình phục là sau khoảng 16 ngày.
Máu ngoại vi: Tuy tại máu ngoại vi lượng tế bào gốc tồn tại không nhiều, nhưng có thể huy động tế bào gốc từ tủy nhờ một số các tác nhân tác động như hóa trị, thuốc ức chế,… có thể. Những tế bào này sẽ được tách lấy bằng phương pháp lọc máu, hoặc sử dụng một số loại thuốc có chức năng huy động.
Máu dây rốn: Đây là những tế bào non và được đánh giá cao về khả năng thích ứng với cơ thể người được cấy ghép. Vì thế, lưu trữ tế bào máu cuống rốn là việc làm cần thiết bởi nó mang lại rất nhiều lợi ích. Tuy nhiên, nhược điểm của nguồn lấy này là có số lượng ít, không thể đáp ứng được nhiều nhu cầu, do vậy tế bào gốc tại máu dây rốn thường chỉ được dùng để cấy ghép cho các trường hợp bệnh nhi. Bạn nên tham khảo các thông tin cần biết về lưu trữ tế bào gốc máu cuống rốn để hiểu rõ hơn vấn đề.

Cấy ghép tế bào gốc (Nguồn: hellobacsi.com)
5. Phương pháp cấy ghép tế bào gốc
5.1. Hóa trị ức chế tủy
Hóa trị ức chế tủy là phương pháp đầu tiên áp dụng cấy ghép tế bào. Trong khoảng thời gian phục hồi, tế bào gốc có thể tăng gấp từ 14-100 lần. Tuy nhiên, điểm bất lợi của phương pháp cấy ghép này đó chính là thời gian điều trị kéo dài, nhiều độc tính có hại, làm giảm lượng bạch cầu, tiểu cầu, hồng cầu,… trong máu.
Trong một vài trường hợp người bệnh sau khi cấy thì thấy tế bào gốc tại máu ngoại vi không tăng hoặc tăng rất ít, nhất là những trường hợp người bệnh đã từng bị xâm lấn tủy. Do vậy, hiện nay, phương pháp hóa trị ức chế tủy không còn được sử dụng để điều trị rộng rãi nữa.
5.2. Dùng các yếu tố có khả năng kích thích sự tăng trưởng tế bào
Thuốc là một phương pháp. Một số loại thuốc được sử dụng để kích thích, huy động phổ biến hiện nay đó là G-CSF, GM-CSF, SCF, interleukin-3,… Trong đó, thuốc G-CSM là loại thuốc phổ biến hơn cả bởi chúng ít độc tính và mang liệu hiệu quả cao. Ngoài ra, AMD 3100 là loại thuốc đang được nghiên cứu và có thể đối vận lên chemokine CXCR4 tại tế bào bạch cầu.
Lợi ích cấy ghép tế bào gốc là gì (Nguồn: biomat.net)
6. Các yếu tố có ảnh hưởng tới kết quả ghép tế bào gốc
6.1. Loại ghép
Đối với trường hợp ghép tự thân: Các tế bào tạo máu không bị thay thế do vẫn sử dụng tế bào gốc của chính người bệnh. Việc ghép tế bào tự thân chỉ mang tính chất hỗ trợ điều trị khi người bệnh điều trị hóa chất hoặc tia xạ ở liều lượng cao. Do vậy, loại ghép này sẽ không có tác dụng điều trị hay chữa khỏi bệnh, mà chúng chỉ có khả năng kéo dài thời gian hơn so với phương pháp điều trị bằng hóa chất.
Đối với trường hợp ghép đồng loại: tế bào gốc của người bệnh sẽ được thay thế hoàn toàn bởi tế bởi gốc khỏe mạnh do người hiến tặng hiến. Do vậy, bệnh nhân không chỉ có thể kéo dài thời gian không để bệnh phát triển, mà còn có thể lành bệnh hoàn toàn. Điều này càng thấy rõ hơn khi cấy ghép điều trị nhóm bệnh lành tính.
6.2. Mức độ hòa hợp về HLA
Mức độ hòa hợp về HLA là một yếu tố ảnh hưởng tới kết quả của ghép tế bào. Điều quan trọng là người hiến và người nhận phải đồng loài, nếu mức độ hòa hợp càng cao thì hiệu quả sẽ càng tốt.
6.3. Liều tế bào gốc
Liều tế bào gốc càng cao thì mảnh ghép mọc càng tốt. Bên cạnh đó, nguồn lấy tế bào cũng vô cùng quan trọng quyết định hiệu quả của ca ghép, nguồn lấy từ máu ngoại vi, tủy xương sẽ đem lại hiệu quả liều ghép cao hơn.
6.4. Bệnh nhân
Tuổi là một trong số những yếu tố có ảnh hưởng tới kết quả của việc ghép tế bào. Tuổi càng cao, tình trạng cơ thể càng kém, đồng nghĩa với khả năng tiếp nhận thấp do vậy việc dung hòa tế bào gốc là càng khó khăn.
6.5. Xử lý, điều chỉnh tế bào gốc
Xử lý, điều chỉnh tế bào gốc miễn dịch trước khi ghép có thể làm giảm nguy cơ chống chủ, nhưng nó cũng sẽ là nguyên nhân làm bệnh có thể tái phát sau này.
Ghép tế bào gốc là phương pháp y học tiên tiến mở ra nhiều hứa hẹn cho nhiều bệnh nhân không may mắc phải những căn bệnh khó chữa, nguy hiểm như ung thư tuy bên cạnh những ưu điểm, lợi ích không thể phủ nhận còn tồn tại những hạn chế, biến chứng cho người bệnh. Hiện nay, liệu pháp tế bào tươi kết hợp tế bào gốc xương chậu 6 ngày 5 đêm tại CHLB Đức và liệu pháp tế bào tươi kết hợp tế bào gốc tự thân (mỡ, máu) 7 ngày 6 đêm tại CHLB Đức là phương pháp cho thấy hiệu quả rõ rệt cùng độ tương thích cao các bạn có thể tham khảo lựa chọn.

Xử lý, điều chỉnh tế bào gốc là khâu vô cùng quan trọng (nguồn: medscape.com)
Hy vọng những chia sẻ trong bài viết này sẽ hữu ích cho bạn trong quá trình tìm hiểu và điều trị bệnh, cũng như có thêm niềm tin vào việc chữa khỏi bệnh ung thư và nhiều bệnh lý nguy hiểm khác nhé!
